Показательны наблюдения диагностики центральных опухолей (больная К., 18 лет)
Больная К., 18 лет, поступила 16/IV 1979 г. Предъявляет жалобы на кашель с мокротой гнойного характера до 50 — 100 мл в сутки, повышение температуры до 38 — 39 °С, одышку в покое, слабость, потливость.
Считает себя больной с мая 1978 г., когда появились сухой кашель, боли в левой половине грудной клетки, субфебрильная температура. Амбулаторно по поводу острой пневмонии проведен курс антибиотикотерапии с положительным эффектом.
Нормализовалась температура, исчезли боли в груди, однако остался сухой приступообразный кашель. При рентгенологическом исследовании диагностирован туберкулезный плеврит, и больная была госпитализирована в противотуберкулезное учреждение.
С 9/XI 1978 г. по 1/III 1979 г. получила противотуберкулезное лечение: тубазида 128,4 г, этамбутола 170,4 г, стрептомицина 108 г, преднизолона 215 мг. При диагностической бронхоскопии обнаружено округлое образование серого цвета и студенистой консистенции, полностью закрывающее просвет левого главного бронха.
Произведено 13 бронхоскопий с поэтапным удалением этого образования и прижиганием его основания трихлоруксусной кислотой. При неоднократном гистологическом исследовании выявлен хронический воспалительный процесс.
Направлена для оперативного лечения с диагнозом: аденома левого нижнедолевого бронха, ателектаз легкого.
При поступлении общее состояние тяжелое. Правильного телосложения, пониженного питания. Кожные покровы бледные, акроцианоз, одышка до 40 в минуту при малейшем движении. Длительно держится гектпческая температура. Периферические лимфатические узлы не увеличены.
При перкуссии грудной клетки тупой звук над всем левым легким, дыхание здесь не прослушивается. Границы сердца смещены влево, тоны громкие, чистые. Пульс ритмичный, удовлетворительного наполнения, АД 110/70 мм рт. ст. Печень не пальпируется.
Анализ крови: эр. 3,4 1012/л; Hb 81,6 г/л; цветовой показатель 0,72; л. 13 109/л; э. 1%, п. 5,5%, с. 63%, лимф. 24%, мои. 6,5%, умеренная гипохромия; СОЭ 65 мм/ч.
Функция внешнего дыхания: отмечается нарушение механики дыхания, легочная вентиляция может быть увеличена в 2,9 раза.
При рентгенологическом исследовании органы средостения резко смещены влево, левая половина грудной клетки уменьшена в объеме, левое легкое в состоянии ателектаза. На томограммах долевые бронхи не определяются, стенки левого главного бронха ровные, дистальный отдел его обтурирован.
Томограмма в прямой проекции больной К., 18 лет
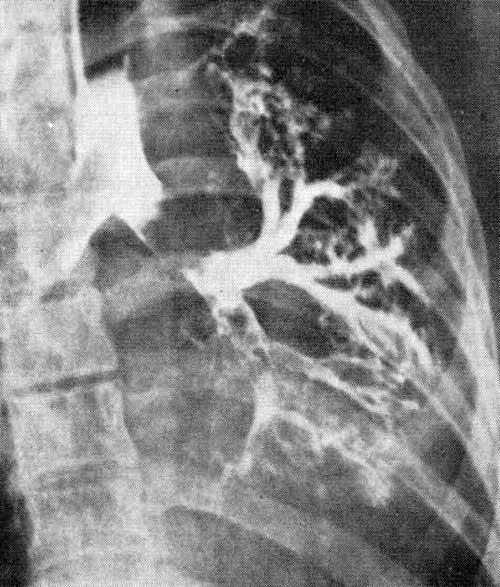
Полушаровидная «культя» левого главного бронха.
Бронхоскопия: просвет левого главного бронха на расстоянии 4 см от его устья стенозирован за счет инфильтрации слизистой оболочки.
Слизистая оболочка ригидна, светло-розового цвета, кровоточива. Произведена биопсия. При гистологическом исследовании биопсийного материала обнаружен участок опухоли, состоящий из вытянутых клеток фибробластического ряда с вытянутыми гиперхромными полиморфными ядрами. Отдельные участки в состоянии некроза.
Заключение: описанная картина более всего соответствует фибросаркоме.
Клинический диагноз: злокачественное новообразование левого главного бронха, по-видимому, фибросаркома; ателектаз левого легкого с распадом.
«Доброкачественные опухоли легких»,
М.И.Перельман, Б.И.Ефимов, Ю.В.Бирюков

Больная С., 38 лет, поступила 14/IV 1979 г. Жалоб не предъявляет. В январе 1979 г. при профилактической флюорографии в верхней доле правого легкого обнаружена шаровидная тень диаметром около 2 см. Последняя флюорография производилась 3 года назад, патологии не было выявлено. Обследована в противотуберкулезном учреждении, где диагноз туберкулеза легких отвергнут. В онкологическом институте при бронхоскопии справа…
Больная О., 55 лет, поступила 7/V 1979 г. Жалоб не предъявляет. В 1975 г. при профилактической флюорографии в верхней доле левого легкого выявлена круглая тень. В противотуберкулезном диспансере диагноз туберкуломы был отвергнут и больная наблюдалась с диагнозом бронхогенной заполненной кисты верхней доли левого легкого. Ежегодная флюорография подтверждала стабильность размеров патологической тени. Заболевание протекало бессимптомно. В…

Операция 4/VI 1979 г. Боковая торакотомия справа. Правое легкое без внешних изменений. В основании SI и пальпируется опухоль мягкоэластической консистенции диаметром около 2 см, исходящая из области деления BIII на субсегментарные бронхи и растущая по типу айсберга. Срочное цитологическое исследование пунктата опухоли: картина аденомы карциноидного типа без признаков озлокачествления. Легочная ткань над опухолью со стороны…

Больной К., 51 года, поступил 1/III 1979 г. Предъявляет жалобы на кашель с небольшим количеством слизисто-гнойной мокроты, периодические повышения температуры до 38 — 39 °С, потливость, слабость, боли в правой половине грудной клетки. Считает себя больным с 1976 г., когда появились сухой кашель, боли в правой половине грудной клетки, температура 38 — 39 °С. Лечился…
Клинические методы исследования в диагностике всех центральных доброкачественных опухолей, как правило, несостоятельны. Очень редко, в случае прорыва в бронх дермондной кисты легкого можно определить в мокроте сальные массы и волосы. Следует иметь в виду более частую локализацию дермоидных кист не в легких, а в средостении. Изредка могут наблюдаться проявления карциноидного синдрома. Однако тщательный анализ предъявляемых…
