Хирургические доступы к поджелудочной железе (Через переднюю брюшную стенку)
Наиболее распространены доступы через переднюю брюшную стенку. В зависимости от локализации патологического процесса и характера оперативного вмешательства производят различные разрезы передней брюшной стенки. Для обнажения тела и хвоста поджелудочной железы чаще применяют верхний срединный разрез, который в случае необходимости можно расширить путем пересечения прямых мышц живота. Для подхода к головке поджелудочной железы, особенно если одновременно предполагают вмешательство на желчных путях, целесообразно применять разрезы С. П. Федорова, Черни или Рио-Бранко. Другие хирургические доступы — Дежардена (Desjardin), A. M. Дыхно, Бруншвига (Brunschwig), Уайпла (Whipple) — не получили распространения, так как они слишком сложные и травматичные.
Поясничные хирургические доступы применяются гораздо реже, главным образом при острых гнойных панкреатитах. Разрез проводят параллельно XII ребру справа, если необходимо подойти к головке поджелудочной железы, и слева — для обнажения тела и хвоста ее.
После разреза передней брюшной стенки к поджелудочной железе можно подойти различными путями:
- между желудком и поперечной ободочной кишкой, через желудочно-ободочную связку; этот способ самый удобный и его применяют чаще всего для обнажения всей передней поверхности поджелудочной железы;
- через малый сальник; такой подход менее удобен и применяется редко, главным образом при опущении желудка;
- через брыжейку поперечной ободочной кишки слева от позвоночника; этот доступ иногда применяют при кистах поджелудочной железы.
«Атлас операций на брюшной стенке и органах брюшной полости» В.Н. Войленко, А.И. Меделян, В.М. Омельченко
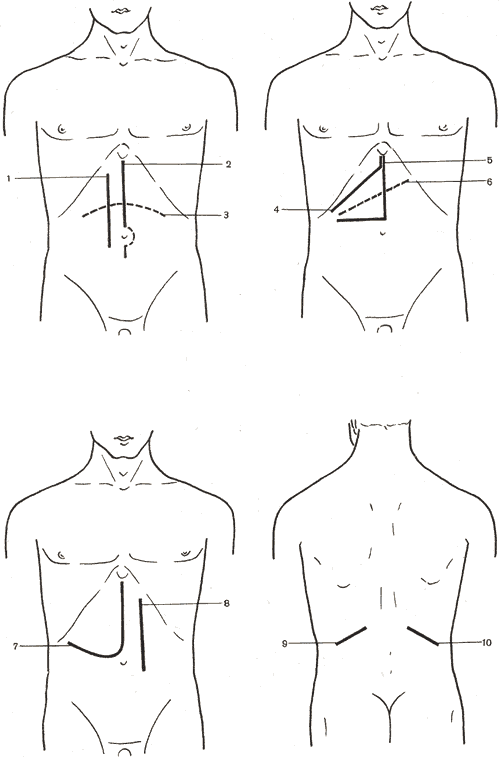
Схема подходов к поджелудочной железе Изолированные повреждения поджелудочной железы встречаются редко. Чаще наблюдаются комбинированные ранения железы и других органов брюшной полости. Такие повреждения требуют срочного оперативного вмешательства. Брюшную полость обычно вскрывают верхним срединным разрезом и подходят к поджелудочной железе через желудочно-ободочную связку. При наличии кровотечения из раны поджелудочной железы отдельные кровоточащие сосуды перевязывают кетгутом. Нередко…
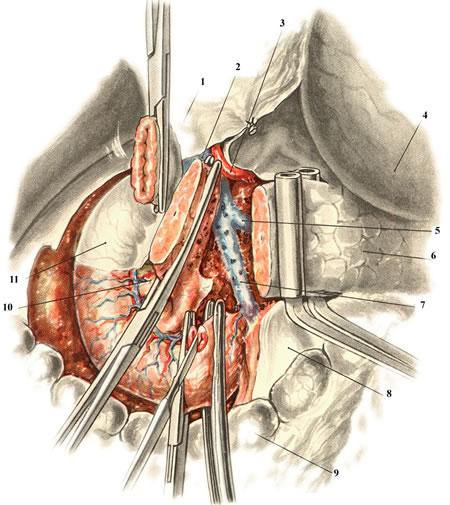
Пересечение нижней части двенадцатиперстной кишки. 1 — lig. hepatoduodenale; 2 — v. portae; 3 — a. hepatica communis; 4 — ventriculus; 5 — v. lienalis; 6 — corpus pancreatis; 7 — v. mesenterica superior; 8 — mesocolon transversum; 9 — colon transversum; 10 — caput pancreatis; 11 — duodenum. В случае необходимости полного удаления двенадцатиперстной…
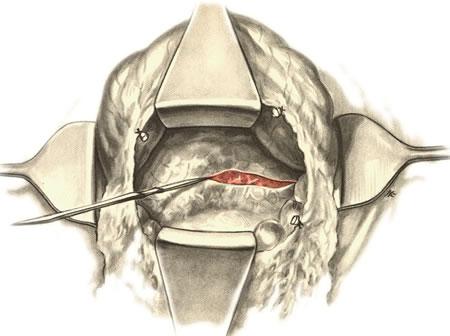
Оперативному лечению подлежат деструктивные формы панкреатитов, осложнившиеся абсцессом или некрозом поджелудочной железы. Для уменьшения отека железы производят рассечение ее капсулы по Керте (Korte). Верхним срединным разрезом вскрывают брюшную полость, рассекают желудочно-ободочную связку и обнажают переднюю поверхность поджелудочной железы. Рану расширяют зеркалами и брюшную полость тщательно отгораживают марлевыми салфетками. Капсулу железы рассекают в продольном направлении и…
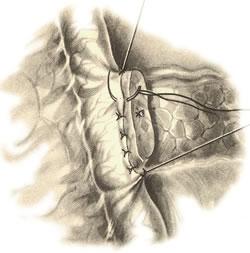
Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок. Подшивание кишки к задней стенке культи железы Вторым рядом узловых швов сшивают задний край культи железы с задней губой бокового отверстия кишки. После этого таким же образом, но в обратном порядке накладывают два ряда узловых швов на переднюю стенку соустья. Подшивание задней губы…

Резекция железы показана при злокачественных новообразованиях, иногда при кистах или обширных повреждениях тела и хвоста ее. В зависимости от локализации и распространения патологического процесса производят резекцию части поджелудочной железы или удаляют весь орган. Резекция тела и хвоста поджелудочной железы После вскрытия брюшной полости и рассечения желудочно-ободочной связки обнажают тело и хвост поджелудочной железы. По верхнему…
